Prótese Total do Joelho
DR._MAURICIO_IAMAGUCHI CRM 116.096 +Currículo Completo
Formado pela Faculdade de Medicina da USP, Membro da Sociedade Brasileira de Cirurgia do Joelho e da Sociedade Internacional de Artroscopia, cirurgia do joelho e Medicina Esportiva
DR._MAURICIO_IAMAGUCHI CRM 116.096 +Currículo Completo
Formado pela Faculdade de Medicina da USP, Membro da Sociedade Brasileira de Cirurgia do Joelho e da Sociedade Internacional de Artroscopia, cirurgia do joelho e Medicina Esportiva
Dr. Mauricio Iamaguchi é o Cirurgião do Joelho e Esporte pioneiro no Brasil na técnica de Prótese Total do Joelho por Alinhamento Cinemático, técnica introduzida pelo mesmo no Brasil em 2019 e que promove significativamente melhor alívio da dor, função e flexão e uma sensação de joelho mais normal comparativamente do que os pacientes tratados com prótese total do joelho por alinhamento mecânico [2-13]

Video demonstrativo Prótese total do joelho pela técnica de Alinhamento Cinemático
Você é um candidato à prótese total do joelho?
Responda as 12 perguntas do questionário e obtenha sua pontuação, a pior pontuação é 0 e a melhor pontuação(nota máxima) é 48, pacientes com artrose avançada do joelho e pontuações abaixo de 30 podem ser candidatos a prótese total de joelho. Clique aqui e obtenha sua pontuação.
Publicado em 30/05/2018. Atualizado em 01/07/2019.
O que é a cirurgia de prótese total do joelho ou artroplastia total do joelho?
A cirurgia de prótese do joelho, também chamada de artroplastia, é um procedimento no qual um joelho danificado pela artrose (desgaste da cartilagem) é substituído por uma articulação artificial chamada prótese. O procedimento de prótese total do joelho refaz os três compartimentos do joelho com implantes de metal e um tipo de plástico, com a evolução do conhecimento da medicina e através de melhorias na técnica e na instrumentação, é hoje um dos tipos de cirurgia mais seguras e bem-sucedidas.
Na Clínica Iamaguchi, o Dr. Mauricio Iamaguchi utiliza preferencialmente a Técnica de Alinhamento Cinemático (Calipered Kinematically Aligned) para a prótese total de joelho[1]. A cirurgia de artroplastia (prótese) total do joelho com alinhamento cinemático refaz o joelho de acordo com o alinhamento natural e individual do joelho (PERSONALIZADA), ao contrário da técnica mais antiga e ainda mais utilizada pela maioria dos cirurgiões no Brasil de alinhamento mecânico do joelho.
A abordagem de alinhamento cinemático alinha naturalmente o joelho posicionando os implantes de forma personalizada na linha da articulação nativa do joelho, exatamente como era antes do desenvolvimento da artrose. Esse método, que é personalizado para cada paciente, acelera a recuperação e proporciona melhor satisfação, maior alívio da dor, melhor função e maior flexão do joelho do que a prótese de joelho tradicional ou mecanicamente alinhada[2-13], e apresenta um padrão de marcha mais normal e natural para o paciente[2]. A abordagem de alinhamento cinemático também é menos invasiva, remove menos osso e tecidos do joelho[14].
A abordagem de alinhamento cinemático apresenta sobrevivência da prótese após 10 anos equivalente ou superior que a prótese de joelho usando o alinhamento mecânico tradicional[15-17]. A sobrevivência da prótese total do joelho com alinhamento cinemático pode chegar a 97,5% após 10 anos[17] (97,5% dos pacientes estão com a prótese funcionando bem após 10 anos sem a necessidade de troca da prótese) enquanto que pode chegar a apenas 93% após 10 anos em alguns estudos na técnica de alinhamento mecânico[15, 16]. Estudos com mais de 15 ou 20 anos ainda não estão disponíveis porque a técnica de alinhamento cinemático foi inicialmente desenvolvida em 2005.
Ao contrário do posicionamento personalizado usado na abordagem de alinhamento cinemático, o alinhamento mecânico coloca os implantes em uma posição “média” para todos os pacientes, o que altera o alinhamento natural do membro e do joelho na maioria dos pacientes, causando instabilidades incorrigíveis no joelho. A literatura ortopédica mostra que cerca de 14% dos pacientes com prótese total de joelho alinhada mecanicamente podem não ficar plenamente satisfeitos apesar da intervenção cirúrgica [18, 19]. Esse índice de satisfação pode aumentar significativamente com a personalização da posição dos implantes na abordagem de alinhamento cinemático[2-13]. Após apenas 5 semanas da cirurgia de prótese do joelho com alinhamento cinemático 80% dos pacientes conseguem andar sozinhos sem bengala, 88% sentem que o joelho operado está melhor do que antes da cirurgia, 54% conseguem dirigir o carro, e 93% dos pacientes sentem que seu joelho operado está normal ou quase normal[20]. Após 2 anos da cirurgia 96% dos pacientes apresentam resultados funcionais bons (Oxford Knee Score com pontuação entre 34-41) ou excelentes (Oxford Knee Score com pontuação acima de 41) sendo a grande maioria excelente.
Em média a pontuação no Oxford Knee Score aumenta de 20 a 25 pontos após 2 anos da cirurgia de prótese total do joelho com alinhamento cinemático[13, 21, 22].
Você é um candidato à prótese total do joelho?
Responda as 12 perguntas do questionário e obtenha sua pontuação, a pior pontuação é 0 e a melhor pontuação(nota máxima) é 48, pacientes com artrose avançada do joelho e pontuações abaixo de 30 podem ser candidatos a prótese total de joelho. Clique aqui e obtenha sua pontuação.

Muitas vezes o paciente pode ter a indicação médica dada por seu ortopedista de realizar uma Artroplastia total do joelho (prótese total do joelho). Esta indicação é feita pelo profissional através da análise de diversos critérios mencionados mais adiante. A indicação da cirurgia não significa que o paciente deverá necessariamente realizar a cirurgia, a indicação apenas demonstra que o paciente poderá se beneficiar com a realização da artroplastia total do joelho (prótese total do joelho).
Porém a decisão de fazer uma artroplastia total de joelho deve ser tomada pelo paciente em conjunto com a família, o seu médico pessoal e o cirurgião ortopédico.
A causa mais comum de dores crônicas e disfunção do joelho é a artrite. Embora haja muitos tipos de artrite, a maior parte das dores no joelho é causada por apenas três tipos delas: osteoartrose (gonartrose), artrite reumatóide e artrose pós-traumática.
Osteoartrose do joelho (gonartrose) é a forma mais comum de artrite do joelho. Osteoartrose dos joelhos é geralmente uma doença lentamente progressiva e degenerativa em que a cartilagem articular gradualmente se desgasta (figura abaixo). Na maioria das vezes atinge pessoas de meia-idade e idosos.
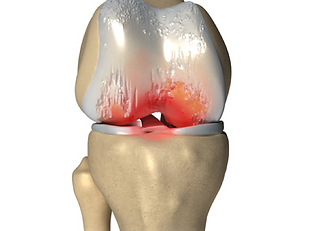
Artrite reumatóide (AR) é um tipo de artrite inflamatória que pode destruir a cartilagem articular (figura abaixo). Artrite reumatóide pode ocorrer em qualquer idade. Artrite reumatóide geralmente afeta ambos os joelhos.

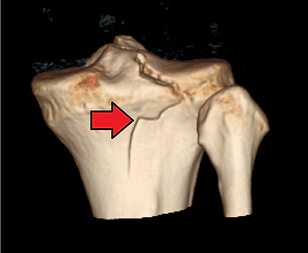
Artrite pós-traumática pode se desenvolver após uma lesão no joelho. Este tipo de artrite é semelhante à osteoartrose e ocorre geralmente alguns anos após uma fratura(figura abaixo), lesão ligamentar ou meniscal.
Descrição
A artroplastia de joelho (também chamada de prótese de joelho ou prótese total de joelho) teria um nome mais preciso se fosse chamada de artroplastia “da superfície” do joelho, porque apenas as superfícies dos ossos são efetivamente substituídas.
Há quatro etapas básicas no procedimento de artroplastia do joelho.
-
Preparação do osso. As superfícies de cartilagem lesionadas nas extremidades do fêmur e da tíbia são retiradas junto com uma pequena porção do osso por baixo delas.
-
Posicionamento dos implantes metálicos. A cartilagem e o osso retirados são substituídos por componentes metálicos que recriam a superfície da articulação. Essas partes metálicas podem ser fixadas no osso por cimentação (um tipo de cola especial) ou sob pressão.
-
Cobertura da patela. A superfície interna da patela (rótula) é cortada e coberta com um disco de polietileno (um tipo de plástico cirúrgico). Alguns cirurgiões não fazem a cobertura da patela, dependendo do caso.
-
Inserção de um espaçador. Um espaçador de polietileno (plástico cirúrgico) é inserido entre os componentes metálicos para criar uma superfície de contato com o menor atrito possível.
Quando a cirurgia é recomendada?
Há vários motivos para o médico recomendar a artroplastia de joelho. As pessoas que se beneficiam com a artroplastia total de joelho normalmente apresentam:
-
Dor intensa ou rigidez no joelho que limitam as atividades do dia a dia, incluindo caminhar, subir escadas e sentar-se e levantar-se. Pode ser difícil andar mais do que alguns quarteirões sem dor significativa; pode ser necessário o uso de uma bengala ou um andador;
-
Dor moderada ou intensa no joelho em repouso, tanto de dia como a noite, sendo que alguns pacientes chegam a acordar a noite com dores no joelho;
-
Inflamação crônica no joelho e inchaço (derrame articular) que não melhoram com repouso ou medicamentos;
-
Deformidade no joelho, arqueamento do joelho para dentro ou para fora (geno varo ou geno valgo);
-
Ausência de melhora significativa com outros tratamentos, como medicamentos anti-inflamatórios, injeções de corticosteroides, injeções lubrificantes (viscosuplementação), fortalecimento muscular, fisioterapia, ou com outras cirurgias ou tratamentos (se houver indicação para outro tipo de cirurgia ou tratamento).
Candidatos para a cirurgia
Não há restrições absolutas quanto a idade ou o peso para a cirurgia de artroplastia total de joelho.
As recomendações para a cirurgia baseiam-se na dor e na limitação de movimento do paciente, não na idade. A maioria dos pacientes submetidos à artroplastia total de joelho tem entre 50 e 85 anos de idade, mas os cirurgiões ortopédicos avaliam cada paciente individualmente. Artroplastias totais de joelho têm sido realizadas com sucesso em todas as idades, dos adolescentes com artrite juvenil aos pacientes idosos com artrose degenerativa.
Avaliação ortopédica
A avaliação realizada pelo cirurgião ortopédico é composta por várias etapas:
-
Histórico médico: O cirurgião ortopédico obterá informações gerais sobre a saúde e fará perguntas sobre a intensidade das dores no joelho e sua capacidade funcional.
-
Exame físico: Avaliará os movimentos do joelho, a estabilidade, a força e o alinhamento geral do membro.
-
Radiografias: As imagens obtidas com esta técnica ajudam a determinar a extensão dos danos e as deformidades no joelho. Em alguns casos a radiografia simples pode ser o único exame de imagem necessário para determinar o tratamento do paciente [23].

Radiografia do joelho demonstrando diminuição do espaço articular interno do joelho

Radiografia do joelho com carga / incidência de rosemberg demonstrando grande diminuição do espaço articular interno do joelho com muitas erosões ósseas de um lado e grande diminuição do espaço articular interno do joelho do outro lado
-
Outros exames: Eventualmente, exames de sangue ou exames de imagem avançados, como ressonância magnética (RM), podem ser necessários para auxiliar a determinar a condição do osso e dos tecidos moles do joelho.
O cirurgião ortopédico examinará os resultados da avaliação com você e dirá se considera a artroplastia total de joelho o melhor método para aliviar as dores e melhorar a mobilidade. Outras opções de tratamento como medicamentos, infiltrações, fisioterapia, exercícios ou outros tipos de cirurgia são comentados no tópico artrites e artrose do joelho no nosso site. +Saiba mais
Além disso, o cirurgião ortopédico explicará os possíveis riscos e complicações relacionados à artroplastia total de joelho, incluindo os relacionados à cirurgia em si e os que podem ocorrer depois da cirurgia, com o passar do tempo.
Decisão sobre a a realização da cirurgia de artroplastia de joelho
Expectativas realistas: Um fator importante na decisão sobre a realização da artroplastia total de joelho é compreender o que o procedimento pode e o que ele não pode fazer.
Mais de 95% dos pacientes que fazem a artroplastia total de joelho sentem uma redução significativa das dores no joelho, permitindo que uma grande parte destes pacientes saiam do sedentarismo[24]. Uma boa conversa com seu médico poderá definir as expectativas mais realistas para cada paciente e aumentar a chance do paciente sair satisfeito após realizar a cirurgia.
As atividades mais realistas depois da prótese total de joelho são caminhadas sem limite de distância, natação, hidroginástica, direção de veículos, trilhas, ciclismo, dança de salão e outros esportes como jogar tênis [25]. Não há evidência suficiente que apoie ou não a pratica de atividades físicas de maior impacto como futebol, vôlei, basquete ou corrida, porém pacientes com prótese total do joelho se beneficiam de praticar atividades físicas regulares com menor chance de falha da prótese nos pacientes que praticam atividades físicas regulares além também de diminuir o risco de quedas e fraturas nos pacientes com pratica regular.[26, 27]
As próteses de joelho podem durar muitos anos. Alguns estudos recentes demonstram que a prótese total de joelho (artroplastia total do joelho) tem um alto índice de sucesso nos pacientes submetidos a cirurgia até há mais de 30 anos.
Em alguns destes estudos não houve necessidade de troca da prótese após 10 anos em 97,5% do pacientes [17], não houve necessidade de troca da prótese após 15 anos da cirurgia em 93 a 96% dos pacientes [16, 28, 29], não houve necessidade de troca da prótese após 20 anos da cirurgia em mais de 93% dos pacientes[30-32], e não houve necessidade de troca da prótese após 30 anos da cirurgia em mais de 92% dos pacientes[32], demonstrando que a prótese total do joelho pode durar até mais de 30 anos na grande maioria dos pacientes.
Possíveis complicações da cirurgia
A taxa de complicações após a artroplastia total de joelho é baixa. Complicações graves, como infecção na articulação do joelho que necessitem a troca da prótese, podem ocorrer em 0,2% dos pacientes[33-35]. Complicações médicas, como trombose venosa profunda pode ocorrer em 1% dos pacientes[36] e embolia pulmonar ocorre em apenas 0,4% dos pacientes[33]. Ataque cardíaco ou acidente vascular cerebral, doenças que podem potencialmente ser fatais, ocorrem com frequência bem menor[33, 37]. Cirurgiões que realizam com frequência maior próteses de joelho podem ter índices mais baixos de complicações como infecção ou necessidade de transfusão sanguínea[38].
Doenças crônicas podem aumentar o potencial para complicações e uma boa avaliação de risco pré operatório com o cardiologista, clínico geral, geriatra ou anestesiologista pode diminuir a chance de ter uma complicação[39]. Embora incomuns, quando essas complicações ocorrem, elas podem prolongar ou limitar a recuperação completa. Converse bastante sobre suas preocupações com o cirurgião ortopédico antes da cirurgia.
Preparação para a cirurgia
Avaliação médica: Se você decidir pela realização da cirurgia de artroplastia total de joelho, o cirurgião ortopédico poderá pedir que agende uma avaliação pré operatória com o seu médico pessoal (clínico geral, geriatra ou outros especialistas) algumas semanas antes da operação. Ela é necessária para confirmar que suas condições de saúde permitem a realização da cirurgia e a conclusão do processo de recuperação. Muitos pacientes com doenças crônicas, como doenças do coração, também podem requerer avaliação de um especialista, como um cardiologista, antes da cirurgia.
-
Exames: Vários exames, como os de sangue e urina e eletrocardiogramas, podem ser necessários para ajudar o cirurgião ortopédico a planejar a cirurgia.
-
Medicamentos: Informe ao cirurgião ortopédico os medicamentos que estiver tomando. Ele informará quais devem e quais não devem ser suspensos antes da cirurgia.
-
Avaliação odontológica: Embora a incidência de infecções após a artroplastia de joelho seja muito baixa, a entrada de bactérias na corrente sanguínea pode causar infecções. Para reduzir o risco de infecção, procedimentos odontológicos de grande porte (como extrações de dentes e tratamentos periodontais) devem ser quando possível concluídos antes da cirurgia de artroplastia total de joelho.
-
Avaliações urinárias: Pessoas com histórico de infecções urinárias recentes ou frequentes devem fazer uma avaliação urológica antes da cirurgia. Homens mais velhos com doenças da próstata devem pensar na possibilidade de concluir o tratamento necessário antes da cirurgia de artroplastia de joelho.
-
Planejamento social: Embora já consiga andar com muletas ou andador pouco tempo depois da cirurgia, durante algumas semanas você precisará de ajuda com tarefas como cozinhar, fazer compras, tomar banho e lavar roupas. Se morar sozinho, um assistente social do hospital pode ajudar a adotar antecipadamente as medidas necessárias para ter o auxílio de uma pessoa em casa ou também podem ajudar a providenciar a permanência durante a recuperação em uma unidade de tratamento prolongado por um curto período de tempo, se for a melhor opção para você.
-
Planejamento doméstico: Várias modificações podem ser adotadas para facilitar a locomoção pela casa durante a recuperação. Os seguintes itens podem ajudar nas atividades do dia a dia: barras de apoio ou corrimão no boxe ou na banheira; corrimão firme em todas as escadas; uma poltrona estável para o início da recuperação, com um assento firme (e com altura entre 45 e 50 cm), um encosto firme, dois braços, e uma banqueta para elevar os pés ocasionalmente; um elevador sanitário com braços (cadeira de banho), se o vaso sanitário for baixo; uma bancada de banho estável ou uma cadeira para tomar banho (cadeira de banho); retirada de todos os tapetes soltos e cabos; um espaço temporário, com todo o necessário para o dia a dia em um mesmo andar, porque será mais difícil subir e descer escadas no início da recuperação.
A cirurgia
Na maioria dos casos a internação é realizada no dia da cirurgia.
-
Anestesia: Depois da internação, você será avaliado por um integrante da equipe de anestesia. Os tipos mais comuns de anestesia são a anestesia geral (você é colocado para dormir) ou anestesia raquidiana, peridural ou bloqueio nervoso regional (você fica acordado ou dormindo, mas não sente o corpo da cintura para baixo). A equipe de anestesia, com sua ajuda, determinará qual o melhor tipo de anestesia para você.
-
Procedimento: O procedimento em si leva aproximadamente 2 horas[38]. O cirurgião ortopédico retirará a cartilagem e o osso lesionados e depois colocará os novos implantes metálicos e plásticos para restaurar o alinhamento e as funções do joelho.
Diferentes tipos de implantes de joelho são usados para atender as necessidades de diferentes pacientes.
Prevenção de sangramento: Um medicamento para previnir sangramento excessivo durante e após a cirurgia pode ser aplicado antes da cirurgia (ácido tranexâmico) e estudos recentes mostraram que o uso deste medicamento pode diminuir o chance do paciente precisar de uma transfusão de sangue[40, 41], com ele, as chances de precisar de uma transfusão de sangue após a cirurgia de prótese total de joelho são baixas[40, 41].
Depois da cirurgia, você será levado à sala de recuperação onde permanecerá por várias horas, enquanto sua recuperação da anestesia é monitorada. Depois que acordar, será levado para seu quarto no hospital.
Permanência no hospital
É provável que precise permanecer no hospital por alguns dias, mas como é permitido andar até no mesmo dia da cirurgia, com a evolução dos cuidados de controle da dor e reabilitação pré e pós operatórios, a alta hospitalar pode ser realizada até no dia seguinte da cirurgia em alguns pacientes sem aumento dos riscos de complicações [42-44]
-
Manejo da dor: Depois da cirurgia, você sentirá dores, mas o cirurgião e os enfermeiros administrarão medicamentos para que se sinta o mais confortável possível. O manejo da dor é uma parte importante da recuperação. Será possível caminhar e movimentar o joelho logo após a cirurgia, e, se estiver sentindo menos dor, você conseguirá se movimentar mais cedo e recuperará sua força mais rápido. Se a dor no pós-operatório estiver incomodando, converse com o cirurgião.
-
Prevenção de coágulos sanguíneos: O cirurgião ortopédico pode prescrever uma ou mais medidas para prevenir os coágulos sanguíneos e diminuir o inchaço da perna. Elas podem incluir, meias de compressão especiais e medicamentos para afinar o sangue[45-47]. Também é incentivada a realização de movimentos com o pé e o tornozelo imediatamente após a cirurgia, para aumentar o fluxo sanguíneo nos músculos da perna e ajudar a prevenir o aparecimento de inchaço e coágulos sanguíneos.
-
Fisioterapia: A maioria dos pacientes deverá começar a exercitar o joelho no dia seguinte à cirurgia para evitar complicações e acelerar a reabilitação [36]. Em alguns casos, os pacientes começam a movimentar o joelho no próprio dia da cirurgia. Um fisioterapeuta ensinará exercícios específicos para fortalecer a perna e restaurar os movimentos do joelho, de modo a possibilitar que você ande e realize outras atividades comuns do dia a dia pouco tempo depois da cirurgia.
Recuperação em casa
O sucesso da cirurgia dependerá em grande medida de seguir, nas primeiras semanas após a cirurgia, as instruções que o cirurgião ortopédico der sobre os cuidados em casa.
-
Cuidados com a ferida: Haverá pontos ou grampos sobre a sua ferida ou uma sutura sob a pele, na frente do joelho. Os pontos ou grampos serão retirados algumas semanas depois da cirurgia. A sutura sob a pele não precisará ser removida. Deverá fazer curativos na ferida para evitar que as roupas ou as meias de compressão causem irritação.
-
Dieta: É comum perder um pouco o apetite por algumas semanas após a cirurgia. Uma dieta equilibrada, normalmente com suplementação de ferro, é importante para ajudar na cicatrização da ferida e restaurar a força muscular.
-
Atividade: Os exercícios são um componente essencial dos cuidados que devem ser observados em casa, principalmente nas primeiras semanas depois da cirurgia. Você deve conseguir retornar à maioria das atividades normais do dia a dia entre 3 e 6 semanas depois da cirurgia. É comum ter dor durante a realização de atividades e durante a noite por algumas semanas depois da cirurgia. Seu programa de atividades deve incluir: Um programa gradual de caminhada para aumentar sua mobilidade lentamente; primeiro dentro, depois fora de casa; retomar outras atividades domésticas normais, como se sentar, levantar-se e subir escadas; exercícios específicos várias vezes ao dia, para recuperar o movimento e fortalecer o joelho. É provável que você seja capaz de realizar exercícios sem ajuda, mas você pode procurar um fisioterapeuta para te ajudar em casa ou em uma clínica de fisioterapia nas primeiras semanas depois da cirurgia.
É bem provável que possa voltar a dirigir quando puder flexionar o joelho o suficiente para entrar e sentar-se com conforto no carro, e quando o controle muscular proporcionar o tempo de reação adequado para frear e acelerar. A maioria das pessoas volta a dirigir entre mais ou menos 4 e 6 semanas depois da cirurgia.
Prevenção de problemas depois da cirurgia
-
Prevenção de coágulos sanguíneos: Siga com atenção as instruções do cirurgião ortopédico para reduzir o risco de desenvolver coágulos sanguíneos nas primeiras semanas da recuperação. Ele pode recomendar que continue e tomar os medicamentos para afinar o sangue que começou a tomar no hospital. Informe o médico imediatamente se desenvolver qualquer um dos seguintes sinais de alerta.
-
Sinais de alerta de coágulos sanguíneos. Os sinais de alerta para a possível presença de coágulos sanguíneos na perna incluem: Aumento da dor na panturrilha; sensibilidade ou vermelhidão acima ou abaixo do joelho; aparecimento ou aumento de inchaço na panturrilha, tornozelo ou pé.
-
Sinais de alerta de embolia pulmonar. Os sinais de alerta do deslocamento de um coágulo sanguíneo até o pulmão incluem: Dificuldade inesperada para respirar; aparecimento inesperado de dor no peito; dor no peito localizada e tosse.
-
-
Prevenção de infecções: Uma causa comum de infecções após a cirurgia de artroplastia total de joelho é a entrada de bactérias na corrente sanguínea durante procedimentos odontológicos, infecções no trato urinário e infecções de pele. Essas bactérias podem se alojar em volta da prótese de joelho e causar uma infecção. Depois da artroplastia de joelho, os pacientes com determinados fatores de risco podem precisar tomar antibióticos antes de realizarem tratamentos odontológicos e limpezas dentais, ou antes de realizarem qualquer procedimento cirúrgico que possa permitir a entrada de bactérias na corrente sanguínea. O cirurgião ortopédico dirá se, na sua situação, é necessário tomar antibióticos preventivos antes de realizar procedimentos odontológicos.
-
Sinais de alerta de infecções. Informe imediatamente o médico se desenvolver qualquer um dos seguintes sinais de possível infecção da prótese de joelho: febre persistente (superior a 37,7 °C); calafrios; aumento da vermelhidão, da sensibilidade ou do inchaço da ferida no joelho; presença de líquido na ferida do joelho; aumento da dor no joelho, tanto em repouso como em atividade.
-
-
Evitar quedas: Uma queda nas primeiras semanas depois da cirurgia pode danificar o novo joelho e resultar na necessidade de outra cirurgia. As escadas são um perigo especial até que o joelho esteja forte e móvel. Use bengala, muletas, andador ou corrimão, ou tenha alguém para te ajudar até que seu equilíbrio, flexibilidade e força melhorem. O cirurgião ortopédico e o fisioterapeuta ajudarão a decidir de quais auxílios você precisará após a cirurgia e quando esses auxílios poderão ser abandonados com segurança.
Resultados
A diferença do joelho novo: A melhora dos movimentos do joelho é uma meta da artroplastia total de joelho, mas a recuperação total dos movimentos é incomum. Os movimentos da sua prótese de joelho depois da cirurgia podem ser previstos pela amplitude de movimento do seu joelho antes da cirurgia. A maioria dos pacientes pode contar com as capacidades de estender o joelho substituído quase completamente e de flexionar o joelho o suficiente para subir escadas e para entrar e sair do carro. Ajoelhar-se pode ser desconfortável, mas não é perigoso.
A maioria das pessoas sente dormência na pele em torno do corte da cirurgia. Você também pode sentir rigidez, particularmente nas atividades em que se agache um pouco. Muitas pessoas também sentem ou ouvem um estalo do metal com plástico ao dobrar o joelho ou caminhar. Isso é normal. Essas diferenças normalmente diminuem com o tempo, e a maioria dos pacientes acha que são toleráveis em comparação com a dor e a limitação de movimentos que tinham antes da cirurgia.
O joelho novo pode ativar os detectores de metal usados na segurança de aeroportos e alguns bancos. Diga ao agente de segurança que tem uma prótese de joelho se o alarme for ativado.
Proteção da prótese de joelho
Depois da cirurgia, não deixe de: Seguir um programa regular de exercícios leves para manter a força e a mobilidade apropriada do joelho novo; adotar precauções especiais para evitar quedas e lesões. Se fraturar um osso do membro inferior, pode ser necessário fazer outra cirurgia; informar a seu dentista que tem uma prótese de joelho. Pergunte ao cirurgião ortopédico se precisa tomar antibióticos antes de realizar procedimentos odontológicos; consultar-se com o cirurgião ortopédico periodicamente para exames de acompanhamento e radiografias de rotina, normalmente uma vez por ano.
Aumentar a vida do seu implante de joelho
Atualmente, em muitos estudos mais de 90% das artroplastias totais de joelho preservam bem sua função 15 ou até 30 anos depois da cirurgia[28-32]. Seguir as instruções do cirurgião ortopédico depois da cirurgia e tomar o cuidado de proteger a prótese de joelho e a saúde como um todo são maneiras importantes de contribuir para o sucesso completo da sua cirurgia.
Você é um candidato à prótese total do joelho?
Responda as 12 perguntas do questionário e obtenha sua pontuação, a pior pontuação é 0 e a melhor pontuação(nota máxima) é 48, pacientes com artrose avançada do joelho e pontuações abaixo de 30 podem ser candidatos a prótese total de joelho. Clique aqui e obtenha sua pontuação.
Bibliografia:
1. Howell, S.M., Calipered Kinematically Aligned Total Knee Arthroplasty: An Accurate Technique That Improves Patient Outcomes and Implant Survival. Orthopedics, 2019. 42(3): p. 126-135.
2. Blakeney, W., et al., Kinematic alignment in total knee arthroplasty better reproduces normal gait than mechanical alignment. Knee Surg Sports Traumatol Arthrosc, 2019. 27(5): p. 1410-1417.
3. Keshmiri, A., et al., Kinematic alignment in total knee arthroplasty leads to a better restoration of patellar kinematics compared to mechanic alignment. Knee Surg Sports Traumatol Arthrosc, 2019. 27(5): p. 1529-1534.
4. Nicolet-Petersen, S., et al., Kinematically aligned TKA restores physiological patellofemoral biomechanics in the sagittal plane during a deep knee bend. Knee Surg Sports Traumatol Arthrosc, 2019.
5. Matsumoto, T., et al., Intraoperative Soft Tissue Balance/Kinematics and Clinical Evaluation of Modified Kinematically versus Mechanically Aligned Total Knee Arthroplasty. J Knee Surg, 2019.
6. Koh, I.J., et al., Kinematically aligned total knee arthroplasty reproduces more native rollback and laxity than mechanically aligned total knee arthroplasty: A matched pair cadaveric study. Orthop Traumatol Surg Res, 2019. 105(4): p. 605-611.
7. Takahashi, T., J. Ansari, and H.G. Pandit, Kinematically Aligned Total Knee Arthroplasty or Mechanically Aligned Total Knee Arthroplasty. J Knee Surg, 2018. 31(10): p. 999-1006.
8. Li, Y., et al., Does Kinematic Alignment Improve Short-Term Functional Outcomes after Total Knee Arthroplasty Compared with Mechanical Alignment? A Systematic Review and Meta-analysis. J Knee Surg, 2018. 31(1): p. 78-86.
9. Courtney, P.M. and G.C. Lee, Early Outcomes of Kinematic Alignment in Primary Total Knee Arthroplasty: A Meta-Analysis of the Literature. J Arthroplasty, 2017. 32(6): p. 2028-2032 e1.
10. Matsumoto, T., et al., Radiological and clinical comparison of kinematically versus mechanically aligned total knee arthroplasty. Bone Joint J, 2017. 99-B(5): p. 640-646.
11. Xu, J., et al., Kinematic versus mechanical alignment for primary total knee replacement: A systematic review and meta-analysis. J Orthop, 2019. 16(2): p. 151-157.
12. Calliess, T., et al., PSI kinematic versus non-PSI mechanical alignment in total knee arthroplasty: a prospective, randomized study. Knee Surg Sports Traumatol Arthrosc, 2017. 25(6): p. 1743-1748.
13. Dossett, H.G., et al., A randomised controlled trial of kinematically and mechanically aligned total knee replacements: two-year clinical results. Bone Joint J, 2014. 96-B(7): p. 907-13.
14. An, V.V.G., et al., Kinematic alignment is bone and soft tissue preserving compared to mechanical alignment in total knee arthroplasty. Knee, 2019. 26(2): p. 466-476.
15. Parratte, S., et al., Effect of postoperative mechanical axis alignment on the fifteen-year survival of modern, cemented total knee replacements. J Bone Joint Surg Am, 2010. 92(12): p. 2143-9.
16. Bonner, T.J., et al., The effect of post-operative mechanical axis alignment on the survival of primary total knee replacements after a follow-up of 15 years. J Bone Joint Surg Br, 2011. 93(9): p. 1217-22.
17. Howell, S.M., T.J. Shelton, and M.L. Hull, Implant Survival and Function Ten Years After Kinematically Aligned Total Knee Arthroplasty. J Arthroplasty, 2018. 33(12): p. 3678-3684.
18. Noble, P.C., et al., The John Insall Award: Patient expectations affect satisfaction with total knee arthroplasty. Clin Orthop Relat Res, 2006. 452: p. 35-43.
19. Bourne, R.B., et al., Patient satisfaction after total knee arthroplasty: who is satisfied and who is not? Clin Orthop Relat Res, 2010. 468(1): p. 57-63.
20. Howell, S.M. and S.L. Rogers, Method for quantifying patient expectations and early recovery after total knee arthroplasty. Orthopedics, 2009. 32(12): p. 884.
21. Young, S.W., et al., The Chitranjan S. Ranawat Award : No Difference in 2-year Functional Outcomes Using Kinematic versus Mechanical Alignment in TKA: A Randomized Controlled Clinical Trial. Clin Orthop Relat Res, 2017. 475(1): p. 9-20.
22. Howell, S.M., et al., Does varus alignment adversely affect implant survival and function six years after kinematically aligned total knee arthroplasty? Int Orthop, 2015. 39(11): p. 2117-24.
23. Pires e Albuquerque, R., et al., [Comparative study between different radiographic plans in knee osteoarthritis]. Acta Reumatol Port, 2009. 34(2B): p. 380-7.
24. Hodges, A., et al., Prevalence and determinants of physical activity and sedentary behaviour before and up to 12 months after total knee replacement: a longitudinal cohort study. Clin Rehabil, 2018: p. 269215518769986.
25. Mont, M.A., et al., Tennis after total knee arthroplasty. Am J Sports Med, 2002. 30(2): p. 163-6.
26. Crawford, D.A., et al., Higher Activity Level Following Total Knee Arthroplasty Is Not Deleterious to Mid-Term Implant Survivorship. J Arthroplasty, 2020. 35(1): p. 116-120.
27. Taniguchi, M., et al., Physical Activity Mediates the Relationship between Gait Function and Fall Incidence after Total Knee Arthroplasty. J Knee Surg, 2021. 34(11): p. 1205-1211.
28. McCalden, R.W., et al., Clinical Results and Survivorship of the GENESIS II Total Knee Arthroplasty at a Minimum of 15 Years. J Arthroplasty, 2017. 32(7): p. 2161-2166.
29. Sartawi, M., D. Zurakowski, and A. Rosenberg, Implant Survivorship and Complication Rates After Total Knee Arthroplasty With a Third-Generation Cemented System: 15-Year Follow-Up. Am J Orthop (Belle Mead NJ), 2018. 47(3).
30. Ritter, M.A., The Anatomical Graduated Component total knee replacement: a long-term evaluation with 20-year survival analysis. J Bone Joint Surg Br, 2009. 91(6): p. 745-9.
31. Rodriguez, J.A., H. Bhende, and C.S. Ranawat, Total condylar knee replacement: a 20-year followup study. Clin Orthop Relat Res, 2001(388): p. 10-7.
32. Ritter, M.A., et al., Twenty-Five-Years and Greater, Results After Nonmodular Cemented Total Knee Arthroplasty. J Arthroplasty, 2016. 31(10): p. 2199-202.
33. SooHoo, N.F., et al., Factors predicting complication rates following total knee replacement. J Bone Joint Surg Am, 2006. 88(3): p. 480-5.
34. Crawford, D.A., et al., Low complication rates in outpatient total knee arthroplasty. Knee Surg Sports Traumatol Arthrosc, 2019.
35. Yayac, M., et al., The Economics of Antibiotic Cement in Total Knee Arthroplasty: Added Cost with No Reduction in Infection Rates. J Arthroplasty, 2019.
36. Chen, H.W., et al., Association between rehabilitation timing and major complications of total knee arthroplatsy. J Rehabil Med, 2012. 44(7): p. 588-92.
37. Singh, J.A., et al., Sex and surgical outcomes and mortality after primary total knee arthroplasty: a risk-adjusted analysis. Arthritis Care Res (Hoboken), 2013. 65(7): p. 1095-102.
38. Lau, R.L., et al., The role of surgeon volume on patient outcome in total knee arthroplasty: a systematic review of the literature. BMC Musculoskelet Disord, 2012. 13: p. 250.
39. SooHoo, N.F., et al., The Importance of Risk Adjustment in Reporting Total Joint Arthroplasty Outcomes. J Arthroplasty, 2016. 31(3): p. 590-5.
40. Perreault, R.E., et al., Oral Tranexamic Acid Reduces Transfusions in Total Knee Arthroplasty. J Arthroplasty, 2017. 32(10): p. 2990-2994.
41. Zhang, L.K., et al., Comparison of oral versus intravenous application of tranexamic acid in total knee and hip arthroplasty: A systematic review and meta-analysis. Int J Surg, 2017. 45: p. 77-84.
42. Berger, R.A., et al., The feasibility and perioperative complications of outpatient knee arthroplasty. Clin Orthop Relat Res, 2009. 467(6): p. 1443-9.
43. Krause, A., et al., Outpatient Total Knee Arthroplasty: Are We There Yet? (Part 1). Orthop Clin North Am, 2018. 49(1): p. 1-6.
44. Krause, A., et al., Outpatient Total Knee Arthroplasty: Are We There Yet? (Part 2). Orthop Clin North Am, 2018. 49(1): p. 7-16.
45. Faour, M., et al., Low-Dose Aspirin Is Safe and Effective for Venous Thromboembolism Prophylaxis Following Total Knee Arthroplasty. J Arthroplasty, 2018.
46. Parvizi, J., et al., Low-Dose Aspirin Is Effective Chemoprophylaxis Against Clinically Important Venous Thromboembolism Following Total Joint Arthroplasty: A Preliminary Analysis. J Bone Joint Surg Am, 2017. 99(2): p. 91-98.
47. Falck-Ytter, Y., et al., Prevention of VTE in orthopedic surgery patients: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest, 2012. 141(2 Suppl): p. e278S-e325S.
